Незаметен и очень опасен: кто входит в группу риска по онкологическим заболеваниям
Названы категории людей, которым необходимо регулярно проходить скрининг собственного здоровья.
За последние годы в Тверской области наблюдался неуклонный рост заболеваемости злокачественными новообразованиями. По статистическим данным за 2020 – 2021 годы, самые распространенные из них – рак молочной железы, рак кожи и меланома, колоректальный рак, рак легкого, рак желудка и рак предстательной железы.
В интервью Tverigrad.ru главный врач Тверского областного онкологического диспансера Оксана Комарова рассказала, какие категории людей входят в группу риска по онкологическим заболеваниям и кому в первую очередь необходимо регулярно проходить скрининг собственного здоровья.

– Как известно, риск – это вероятность события. Когда речь идет о раке, то под риском часто понимают вероятность заболеть раком. Поэтому для начала давайте рассмотрим само понятия «фактор риска», – акцентирует Оксана Комарова. – В течение всей жизни на состояние здоровья человека воздействуют различные факторы. Это могут быть внутренние факторы, например, мутация в одном из генов, определяющих выработку фермента. Безусловно, это и внешние факторы, которые оказывают физическое действие, например, ультрафиолетовое или ионизирующее излучение, или биохимическое действие, например, употребление сахара, никотина, алкоголя и других веществ. Если воздействующий на организм фактор у части человеческой популяции вызывает развитие определенной болезни, то его называют фактором риска данного заболевания. Например, избыточное воздействие ультрафиолетового излучения солнца на человека может привести к развитию рака кожи, последствием курения может стать рак легкого…
– «Может»? Значит, не всегда воздействие тех или факторов приводит к развитию онкологических заболеваний. Как определить, например, у кого разовьется рак кожи или рак легкого, а у кого – нет, и через какое время можно ожидать появления злокачественной опухоли?
– Чтобы упростить ответы на эти вопросы, в медицинской статистике было введено понятие относительного риска. Его используют при проведении исследования по воздействию одного из факторов на человека. Испытуемых разделяют на две группы, на одну из которых фактор внешней или внутренней среды воздействует, а на другую – нет. Повышение числа случаев заболеваний через определенное время в группе, на которую фактор риска воздействовал, дает нам значение относительного риска. Например, ученые исследовали смертность от рака легкого у британских врачей мужского пола. Из 34 000 врачей 441 умерло от рака легкого. Группа курильщиков, умерших от рака легкого, была в 14 раз больше группы некурящих. Отсюда был сделан вывод – относительный риск развития рака легкого у врача мужского пола, употребляющего сигареты, в 14 раз выше, чем у некурящего. Поэтому очень важно знать, какие у вас есть факторы риска, и обсудить их с врачом. Это поможет скорректировать некоторые сферы жизни и улучшить состояние здоровья. Также эта информация поможет вашему врачу решить целесообразно ли проводить генетическое тестирование и консультацию генетика.
Очень важно знать, какие у вас есть факторы риска, и обсудить их с врачом. Это поможет скорректировать некоторые сферы жизни и улучшить состояние здоровья. Также эта информация поможет вашему врачу решить целесообразно ли проводить генетическое тестирование и консультацию генетика.
– Избыточное воздействие ультрафиолетового излучения, курение… Какие еще факторы риска могут привести к появлению злокачественных новообразований?
– Кроме никотина и ультрафиолетовых лучей солнца, к общим факторам риска относят любое ионизирующее излучение. Это также определенные химические вещества – так называемые канцерогены, например, в продуктах питания, алкоголь. Еще один фактор – ожирение. Вероятность заболеть раком повышается, если злокачественные новообразования были у кровных родственников. Кроме того большое значение имеет вирусная инфекция, например, вирус папилломы человека. Среди основных факторов – перенесенный ранее опухолевый процесс и пожилой возраст. Есть даже такое определение – «возраст рака»: после 40 лет у женщин и после 50 лет у мужчин. После пересечения этого возраста процент опухолей значительно увеличивается.
– Исходя из этих факторов, можно назвать основные группы риска по онкологическим заболеваниям?
– Так и есть. Обычно выделяют пять таких групп онкологического риска. Первая – практические здоровые лица любого возраста с отягощенной онкологической наследственностью и люди старше 45 лет. Вторая – практически здоровые лица, подвергавшиеся или подвергающиеся воздействию канцерогенных факторов. Третья – лица, страдающие хроническими заболеваниями и нарушениями, повышающими онкологический риск. Четвертая – больные с облигатными и факультативными предраковыми заболеваниями. Наконец, пятая – онкологические больные, прошедшие специализированное лечение по поводу злокачественных новообразований.
– Понятно, что лицам из второй группы риска можно за счет здорового образа жизни, то есть отказавшись от курения, употребления алкоголя, избегая солнечных ожогов, контролируя избыточный вес и регулярно занимаясь физической активностью, можно уменьшить возможность развития опухолевого процесса. Как быть представителям другим групп риска?
– Нужно всем запомнить как аксиому: «Раннее выявление и лечение онкологических заболеваний снижают связанную с ними смертность». Раннее выявление рака предполагает проведение двух комплексов мероприятий – скрининга и ранней диагностики. Скрининг предлагает тестирование бессимптомного населения. Ранняя диагностика предназначена для максимально раннего выявления патологических состояний у лиц с уже имеющимися симптомами. Скрининг-тесты не претендуют на диагностическое значение. При обнаружении патологических процессов в ходе скрининга пациентов направляют на дальнейшую диагностику для подтверждения окончательного диагноза, а в случае выявления рака – на специализированное лечение.
Нужно всем запомнить как аксиому: «Раннее выявление и лечение онкологических заболеваний снижают связанную с ними смертность». Раннее выявление рака предполагает проведение двух комплексов мероприятий – скрининга и ранней диагностики.
– То есть скрининг – это первый шаг к обнаружению и предупреждению развития рака, который позволяет в случае необходимости провести своевременное эффективное лечение?
– Да, скрининг – это процесс, который можно представить как некий процесс сортировки. Другими словами, это сито, предназначенное для отделения лиц, предположительно имеющих заболевание, от тех, кто, предположительно, его не имеет. Скрининг-тест никогда не бывает на 100 % точным, он лишь указывает на вероятность риска наличия искомого заболевания или его отсутствие. Его основная задача – выявление во внешне здоровой популяции лиц с более высоким риском патологического состояния или заболевания с целью последующего более раннего начала лечения. При этом программы скрининга эффективны в отношении не всех видов рака. Во избежание чрезмерного количества ложноположительных результатов отбор пациентов для скрининга проводится с учетом возраста и факторов риска.
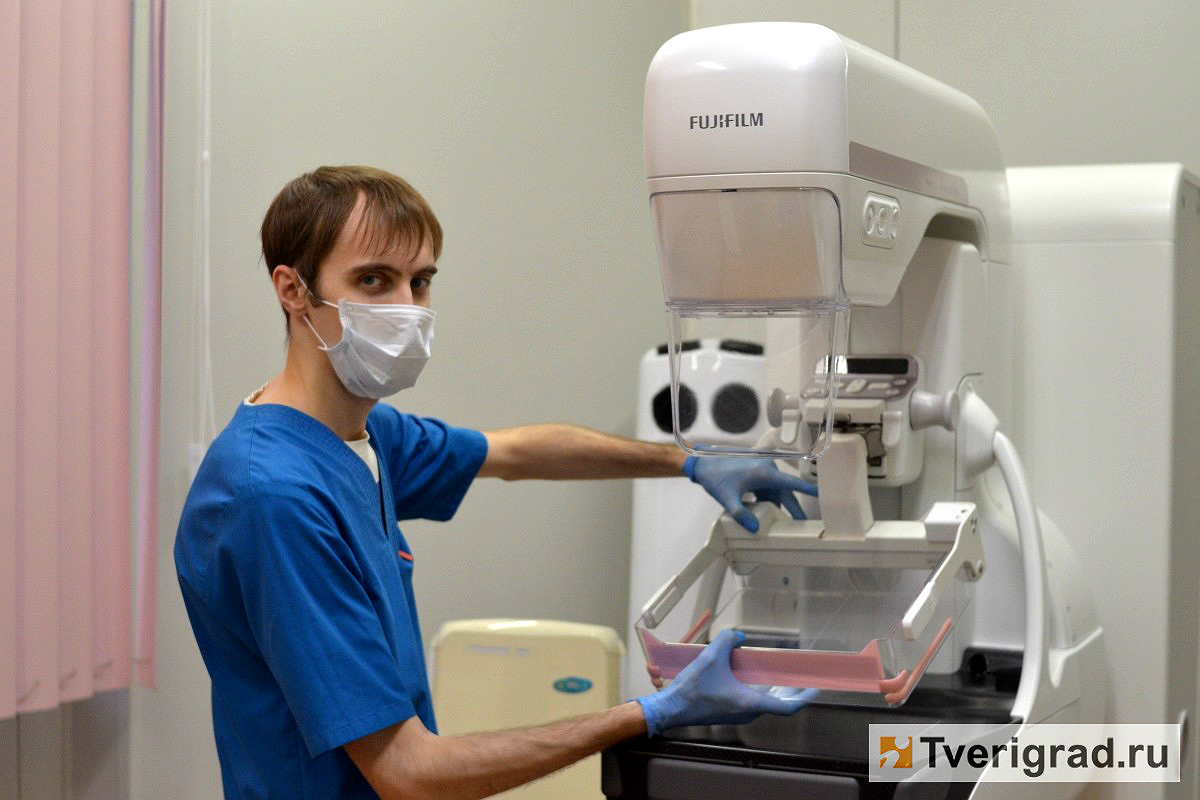
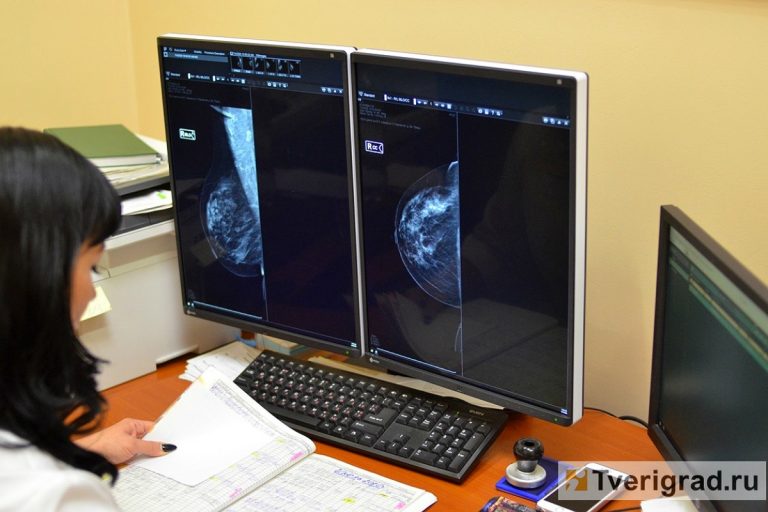
В рамках нацпроекта «Здравоохранение» и региональной программы «Борьба с онкологическими заболеваниями в Тверской области» в Центре имени В.П. Аваева появилось новое современное высокотехнологичное оборудование. Это цифровая маммографическая система Fujifilm Amulet Innovality. Ее важной особенностью являются быстрота проведения исследований, низкая лучевая нагрузка. Маммограф дополнительно оснащен функцией томосинтеза – возможности послойного исследования молочной железы (томограмма) с шагом в один миллиметр, что способствует более эффективному выявлению пораженных участков. Четкая картинка на экране, легкая безболезненная компрессия молочной железы, быстрота проведения исследования – делает процесс маммографического исследования более качественным и комфортным для пациенток.
– В каких случаях скрининговые программы наиболее эффективны и действительно позволяют снизить смертность от рака?
– Это скрининг рака шейки матки, молочной железы и колоректального рака. Для скрининга рака шейки матки женщинам с 25 лет проводят цитологическое исследование. С 30 лет – необходимо сдавать ВПЧ-тест раз в пять-десять лет. Скрининг должен включать верификацию: после цитологии идет кольпоскопия, а после ВПЧ-теста – цитологическое исследование. Если осмотр шейки матки и биопсия подтверждают диагноз, выполняется конизация – удаление дисплазии или раннего рака. Скрининг рака молочной железы у женщин старше 40 лет проводится методом маммографии в двух проекциях раз в два года. Исключение составляют женщины с отягощенным семейным анамнезом. Для носительниц мутаций рассматриваются индивидуальные планы наблюдения за состоянием молочных желез и яичников. В качестве скринингового метода обследования молочных желез также предлагается МРТ с 25-летнего возраста или на 10 лет ранее того возраста, при котором был выявлен рак молочной железы у родственников. Скрининг колоректального рака – двухэтапный. При достижении 50 лет раз в два года необходимо сдать иммунохимический анализ кала на скрытую кровь. Если результат анализа положительный, далее проводится колоноскопия с возможностью удаления полипов кишечника.
– А если еще несколько слов о ранней диагностике…
– У ранней диагностики есть три составляющих успеха: осведомленность о симптомах опухолевых заболеваний и понимание необходимости обращения к врачу; проведение лабораторно-диагностических исследований; направление к специалисту для прохождения лечения. Подчеркну: выявление рака на ранних стадиях повышает вероятность излечения, способствует сохранению высокого качества жизни и позволяет использовать все существующие методы лечения.
Добавим, в рамках национального проекта «Здравоохранение» и региональной программы «Борьба с онкологическими заболеваниями в Тверской области» было закуплено высокоточное диагностическое оборудование. В Тверской онкологический диспансер поставлены флюорограф, новейшие УЗИ-аппараты и современные эндоскопическое оборудование. В Центры амбулаторной онкологической помощи за счет средств областного бюджета закуплены рентген-диагностические аппараты, маммограф с возможностью томосинтеза, оборудование для гистологической верификации опухолей.
Современное оборудование предназначено для того, чтобы провести дообследование после скрининга или диагностику для раннего выявления опухолевой патологии.










КОММЕНТАРИИ 0 Войти